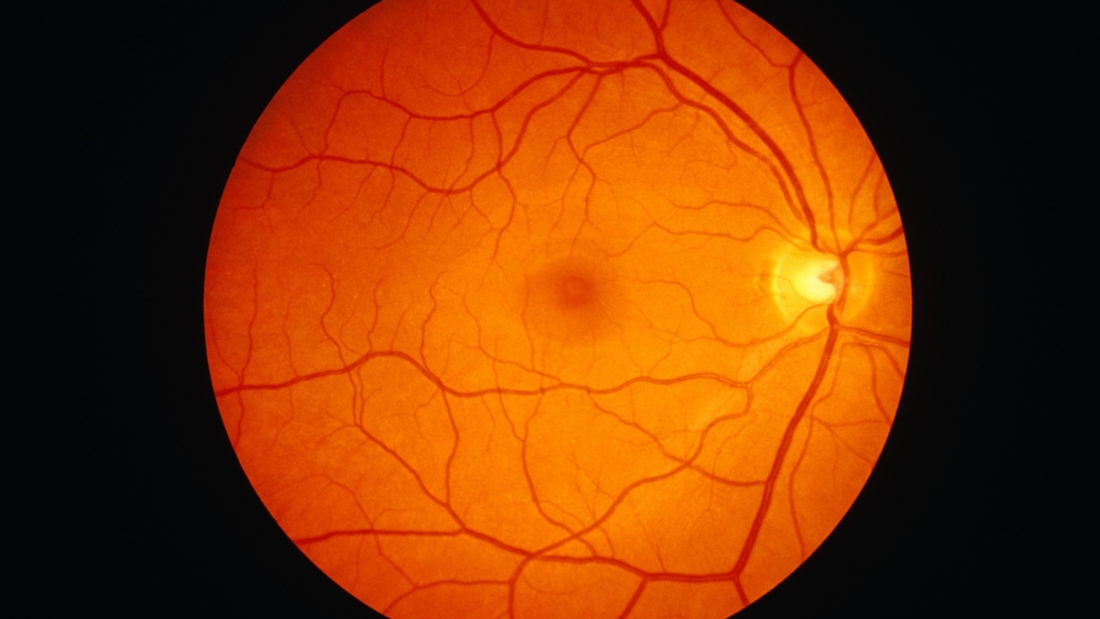
Sabe aquele brilho vermelho, geralmente indesejado, que preenche as pupilas, vez ou outra em fotos? Ele é causado pelo reflexo de estruturas que existem no “fundo de olho”, como retina, cabeça do nervo óptico e, em menor escala, coróide. A inspeção de tais estruturas é o “exame de fundo de olho”.
A forma mais simples e tradicional, mas também a mais limitada, de examinar o de fundo de olho é a observação a partir do Oftalmoscópio Direto. Eventualmente, Pediatras, Clínicos Gerais e Neurologistas também fazem uso deste instrumento.

Visualização, bem mais rica em detalhes, pode ser alcançada por meio da Oftalmoscopia Binocular Indireta e da Biomicroscopia de Fundo. Estas modalidades são complementares uma à outra, sendo realizadas exclusivamente por Oftalmologistas.

Muitas doenças oculares podem ser diagnosticadas, ou terem a evolução clínica supervisionada a partir do exame de fundo de olho, por exemplo: Degeneração Macular Relacionada à Idade, Descolamento de Retina ou Glaucoma, entre outras. O mesmo ocorre para manifestações oculares de doenças como Diabetes Mellitus ou Hipertensão Arterial.
A partir dos achados clínicos do exame de fundo de olho, exames específicos a cada caso podem ser solicitados. Mas este é assunto p/ um próximo post.
Exemplo de visualização à Biomicroscopia de Fundo.
Giuliano Freitas – Oftalmologista.
Agende sua consulta num “click “.
Conheça nosso serviço de TELEMEDICINA.
Gostou do post???… Então, por favor, compartilhe!!!…